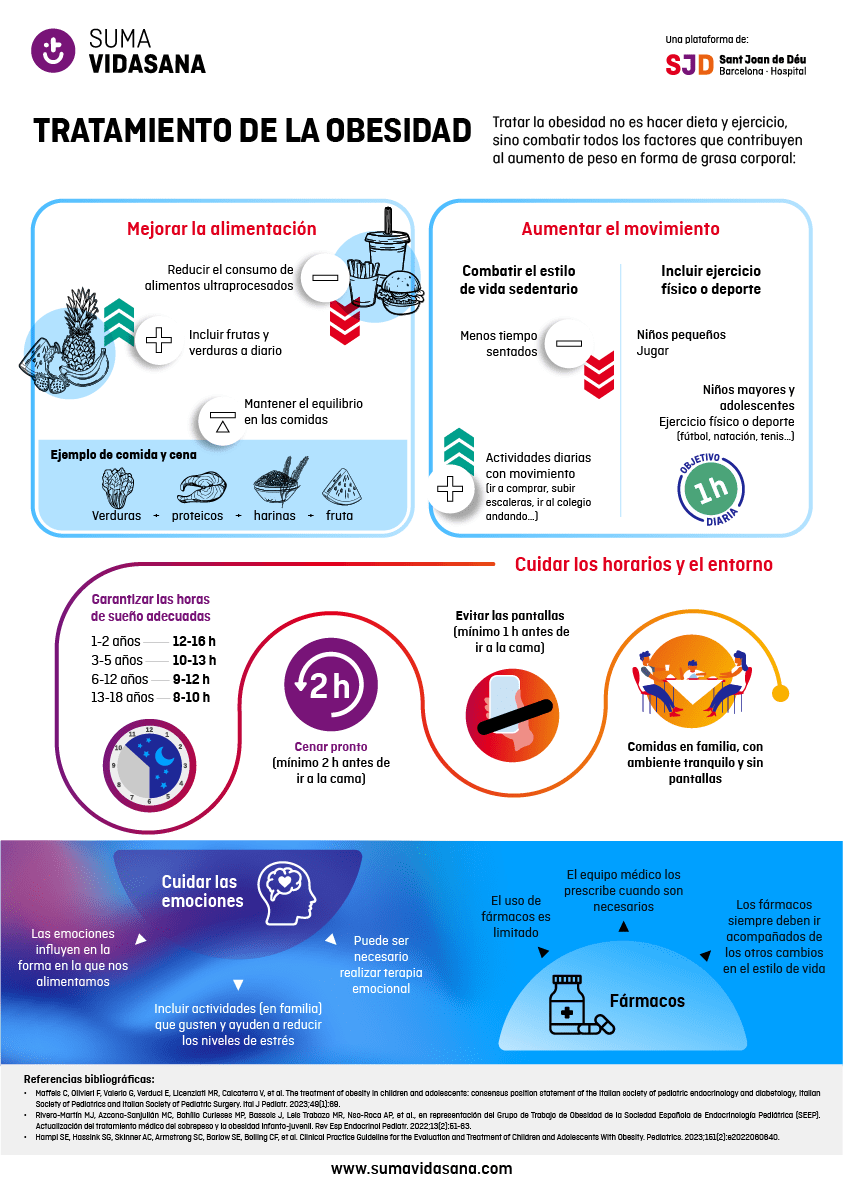
Los tratamientos de la obesidad infantil
El tratamiento de la obesidad infantil se ha de centrar en todos los aspectos que predisponen a la aparición del exceso de peso. Por tanto, la terapia tiene que ir más allá de los cambios en la alimentación y el aumento de la actividad física, y se deben incluir los hábitos de sueño, el uso de pantallas o la gestión de las emociones, entre otros factores:
Referencias bibliográficas:
Maffeis C, Olivieri F, Valerio G, Verduci E, Licenziati MR, Calcaterra V, et al. The treatment of obesity in children and adolescents: consensus position statement of the Italian society of pediatric endocrinology and diabetology, Italian Society of Pediatrics and Italian Society of Pediatric Surgery. Ital J Pediatr. 2023;49(1):69
Rivero-Martín MJ, Azcona-Sanjulián MC, Bahíllo Curieses MP, Bassols J, Leis Trabazo MR, Nso-Roca AP, et al., en representación del Grupo de Trabajo de Obesidad de la Sociedad Española de Endocrinología Pediátrica (SEEP). Actualización del tratamiento médico del sobrepeso y la obesidad infanto-juvenil. Rev Esp Endocrinol Pediatr. 2022;13(2):51-63
Hampl SE, Hassink SG, Skinner AC, Armstrong SC, Barlow SE, Bolling CF, et al. Clinical Practice Guideline for the Evaluation and Treatment of Children and Adolescents With Obesity. Pediatrics. 2023;151(2):e2022060640.